口服葡萄糖耐量试验(OGTT)和胰岛素释放试验是糖尿病诊疗过程中常见的检测手段,临床中为了节约时间、减少工作量,在不影响检测结果和诊断的前提下,经常合二为一,即OGTT-胰岛素释放试验。

- 空腹10-16小时以上(上午7—9时开始试验),口服溶于300ml水内的无水葡萄糖粉75g,如用1分子结晶水,葡萄糖则为82.5g。儿童则为1.75g/kg,总量不超过75g。糖水在5分钟内服完。
- 从服糖第一口开始计时,于0分钟、30分钟、60分钟、120分钟、180分钟分别采静脉血样本进行血糖、胰岛素、C肽检测,观察5次检测结果并进行分析。
- 简化OGTT:仅测空腹、服糖后2小时血糖,用于诊断。

馒头餐是指:清晨空腹8点采血。然后将100g面粉做成的标准馒头15分钟内吃下(可以少量饮水,吃少量咸菜),食用后30分、60分、120分、180分空腹取血。
| 糖耐量试验(OGTT) | 馒头餐 | |
| 糖负荷 | 75克葡萄糖粉 | 标准馒头 |
| 目的 | 糖尿病诊断 | 了解胰岛功能 |
| 适用人群 | 疑似糖尿病患者的确诊、排除和糖尿病高危人群的筛查 | 已确诊的糖尿病患者 |

- 试验过程中,受试者禁茶、禁烟,禁咖啡,不做剧烈运动,但也无须绝对卧床。
- 血标本应尽早送检。
- 试验前3天内,碳水化合物摄入量不少于150g/日。
- 非应激状态。
- 排除药物影响(如避孕药、利尿剂、β受体阻滞剂)。
- 空腹血糖(FPG)应小于10mmol/L。

以下糖尿病高危人群根据需要进行检测:
- 年龄≥40岁;
- FPG:6.1~ 7.0 mmo/L;
- 超重(BMI ≥24 kg/m2)或肥胖(BMI ≥ 28 kg/m2)和(或)中心型肥胖(男性腰围≥90cm,女性腰围≥85cm);
- 久坐少动的生活方式;
- 一级亲属中有2型糖尿病家族史;
- 有巨大儿(出生体重≥4kg)分娩史或妊娠糖尿病史的女性;
- 高血压、高血脂、高尿酸血症患者;
- 动脉粥样硬化性心脑血管疾病患者;
- 多囊卵巢综合征(PCOS)患者;
- 有一过性类固醇糖尿病病史者;
- 睡眠呼吸综合征;
- 有黑棘皮病者;
- 长期接受抗精神病药物和(或)抗抑郁药物治疗的患者。
| 糖代谢分类 | 静脉血浆葡萄糖 | |
| 空腹血糖(FPG) | 糖负荷后2小时血糖(2hPPG) | |
| 正常血糖(mmol/L) | <6.1 | <7.8 |
| 空腹血糖受损(IFG,mmol/L) | ≥6.1,<7.0 | <7.8 |
| 糖耐量减低(IGT,mmol/L) | <7.0 | ≥7.8,<11.1 |
| 糖尿病(mmol/L) | ≥7.0 | ≥11.1 |

正常人胰岛素:空腹胰岛素水平约为2.2-25.0μIU/mL或15.3-173.6pmol/L,口服葡萄糖后胰岛素水平30-60分钟上升至高峰,约为空腹值的5-10倍,随后逐渐下降,3-4小时回落至接近空腹水平。
正常人C肽:空腹C肽水平约为1.0-4.8 ng/ml或0.33-1.60nmol/L。
糖尿病前期:比正常胰岛素水平均高,曲线可正常,也可出现峰值延迟。
2型糖尿病:空腹胰岛素水乎可高于或低于或正常多,给糖剌激后峰值延迟出现在2-3小时,往往翻倍不足5倍,到3小时不能回落。
1型糖尿病:空腹胰岛素水平低于1μIU/ml,给糖刺激后无明显峰值出现,呈低平曲线。
胰岛素和C肽均来源于胰岛β细胞分泌。胰岛内的胰岛β细胞合成单链形式的前胰岛素原,然后立即分解为胰岛素原,并储存于胰腺β细胞高尔基复合体的分泌颗粒中,在特异性蛋白酶作用下,胰岛素原分解为胰岛素和C肽,两者共同存在于同一颗粒囊内,最终以1:1的比例进入血循环。
C肽是胰岛β细胞分泌的胰岛素原在蛋白水解酶作用下分裂而成的与胰岛素等分子的肽类物。C肽数值可以反映胰岛素水平,不受外源性胰岛素的影响。因此,在OGTT试验同时测定血浆胰岛素及C肽目的是为了排除外源性胰岛素的影响,更确切了解胰岛β细胞的功能、协助糖尿病分型、判断病情严重程度及指导治疗。
胰岛素原分解为胰岛素和C肽后,在体内的释放比例是1:1。对于胰岛素,释放后有一半存留在肝脏内,其余进入血液循环,并优先在肝脏内降解,循环中的胰岛素半衰期为3-5分钟。而对于C肽,由于肝脏几乎不摄取C肽,其失活或排泄主要在肾脏进行,使外周血中浓度较高且稳定,半衰期长于胰岛素,约为20-30分钟。因此胰岛素和C肽在外周血中的参考范围不一样,通常C肽的浓度是胰岛素的5到10倍,而且波动的幅度也小于胰岛素。
胰岛素和C肽检测均能反映胰岛β细胞的功能状态,对于未进行过胰岛素治疗的患者,在空腹及餐后抽血后既可以通过检测胰岛素也可以通过检测C肽进行测定。但对于接受过外来胰岛素治疗的患者,通常需要通过检测C肽来评价胰岛素β细胞的功能。因为血清C肽水平不易受人体内胰岛素源、外源性胰岛素、胰岛素抗体等变化的影响,所以能够客观反映胰岛β细胞功能变化。
肝脏对胰岛素摄取减少会使胰岛素测值升高,此时可以通过测试C肽来分析胰岛β细胞分泌功能;而对于肾功能不全患者,C肽降解减慢会使其测值升高,此时可以检测胰岛素来分析反映胰岛β细胞分泌功能。此外,对于进行过胰腺移植或胰腺切除术的患者,可以通过测定C肽进行疗效评估和监测。
因为每个人的胰岛素基础水平不尽相同,因此对于临床来说只需关注峰值对空腹值的倍数关系和峰值出现及回落的时间点即可,不必过于纠结每个节点的具体参考范围。
正常人空腹C肽浓度一般为1.0-4.8 ng/ml或0.33-1.60nmol/L,口服葡萄糖后C肽水平30-60分钟上升至高峰,约为空腹值的5-6倍。C肽缺乏(通常在0.2pmol/L以下)提示1型糖尿病。
胰岛素,C肽释放曲线应该如何分析?
糖代谢正常者:服糖后0.5~1.0小时分泌达到高峰,胰岛素峰值约为空腹值的5~10倍,C肽峰值约为空腹值的5~6倍,均3~4小时逐渐恢复到空腹水平。
典型2型糖尿病患者:2型糖尿病的发病机制主要是胰岛素抵抗和胰岛素分泌相对不足。具体到每个2型糖尿病病例,可以是以胰岛素抵抗为主,也可以是以胰岛素分泌不足为主。
典型1型糖尿病患者:由于1型糖尿病史由于胰岛β细胞破坏导致胰岛素绝对缺乏的糖尿病,所以1型糖尿病患者胰岛素,C肽释放曲线为空腹和服糖后各时间点数值低下、无峰值地平的曲线。
C肽释放曲线中,当以胰岛素抵抗为主时,空腹胰岛素,C肽水平明显高于正常,试验餐后释放曲线上升迟缓,其高峰在餐后2小时或3小时出现(峰值延后),在3-4小时释放曲线仍然没有回落到空腹水平。而当以胰岛素分泌不足为主时,患者胰岛素,C肽释放曲线,空腹数值可正常、偏高或偏低,试验餐后释放曲线上升迟缓,其高峰在餐后2小时或3小时出现(峰值延后),峰值偏低,3小时释放曲线也没有回落到空腹水平。
以下是根据几种典型的胰岛素释放试验结果绘制的折线图,结合OGTT试验了解每个折线图所表现的临床意义。
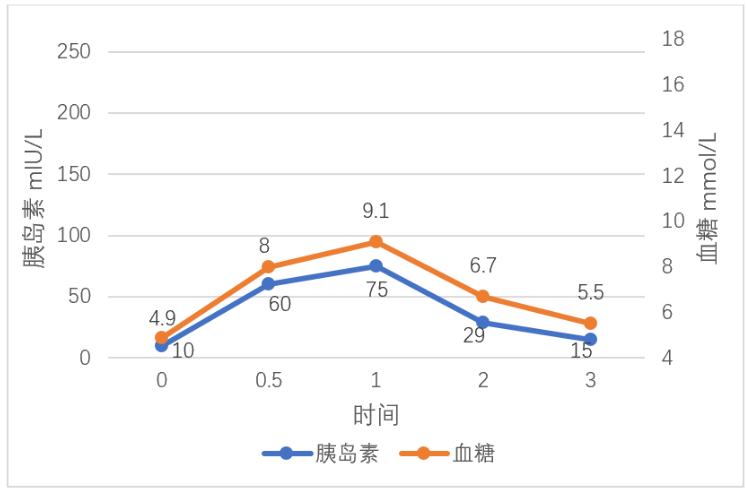
图1 OGTT及胰岛素释放试验-正常
图1是一个正常胰岛素释放试验的折线图,正常人基础血浆胰岛素为 5~20 mU/L,口服葡萄糖 30~60 min 上升至峰值可为基础值的 5~10 倍,多数为 50~100 mU/L, 然后逐渐下降,3 小时后胰岛素降至基础水平。
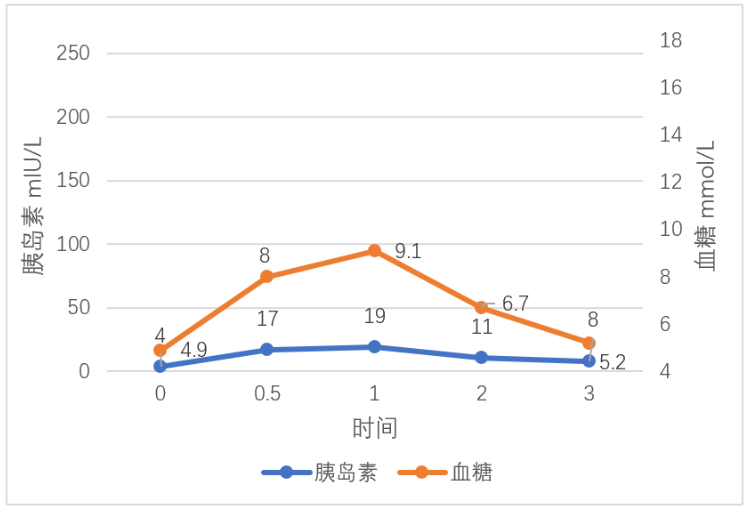
图2 OGTT及胰岛素释放试验-胰岛素敏感
从图2可以看出胰岛素空腹水平正常,0.5-1小时升高不到5-10倍,2-3小时后逐渐恢复正常水平,但糖耐量在正常范围内。说明该患者不需要太多胰岛素即可使血糖正常,即对胰岛素敏感。
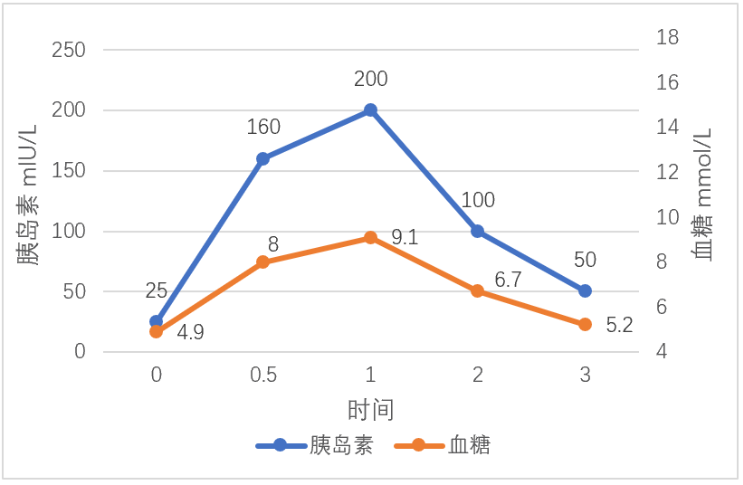
图3 OGTT及胰岛素释放实验—高胰岛素血症
从图3可以看出空腹胰岛素水平高于正常水平,存在胰岛素抵抗(IR),0.5-1小时后升高5倍以上,胰岛素代偿性分泌增多,即高胰岛素血症。糖耐量在正常范围内。
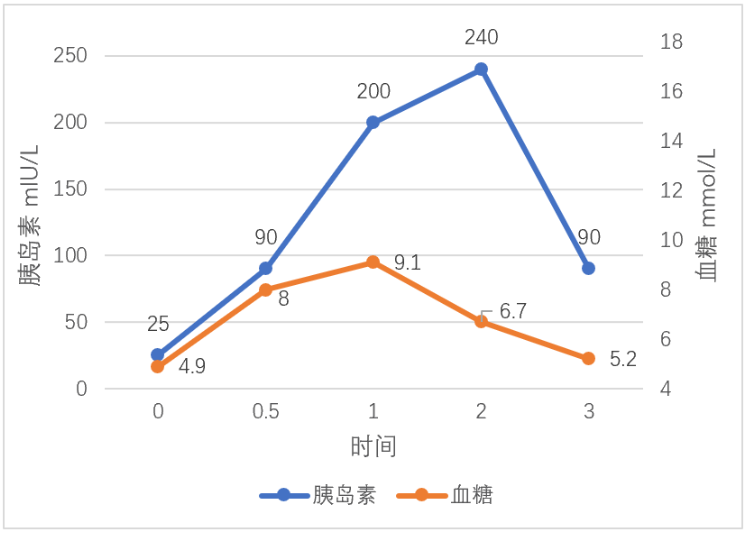
图4 OGTT及胰岛素释放试验-2型糖尿病早期
从图4看出空腹胰岛素水平高于正常水平,有胰岛素抵抗(IR)。胰岛素分泌高峰在餐后2小时,糖耐量在正常范围内。此类患者有IR且伴胰岛素分泌高峰延迟,为2型糖尿病早期表现。胰岛素释放试验结合OGTT可早期发现T2DM,该类型易出现餐前低血糖。
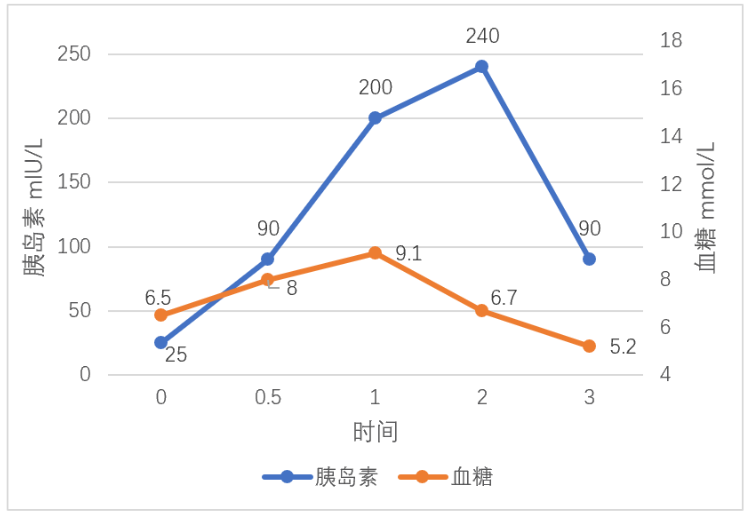
图5 OGTT及胰岛素释放试验-空腹血糖受损
图5看出存在胰岛素抵抗(IR),且伴胰岛素分泌高峰延迟,为T2DM(2型糖尿病)典型表现。空腹血糖大于6.1mmol/L小于7.0mmol/L被称为空腹血糖受损。此病例空腹血糖6.5mmol/L为空腹血糖受损。
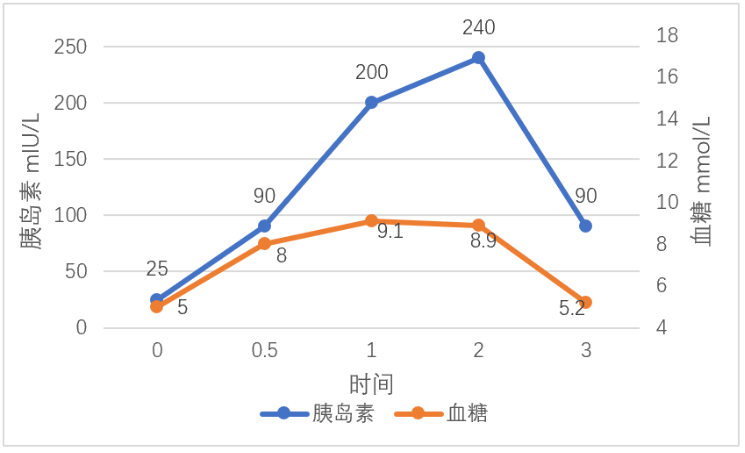
图6 OGTT及胰岛素释放实验-糖耐量降低
图6看出胰岛素抵抗(IR)且伴胰岛素分泌高峰延迟,为T2DM(2型糖尿病)典型表现。2小时血糖大于等于7.8mmol/L小于11.1mmol/L称为糖耐量降低,此病例2小时血糖8.9mmol/L为糖耐量降低。
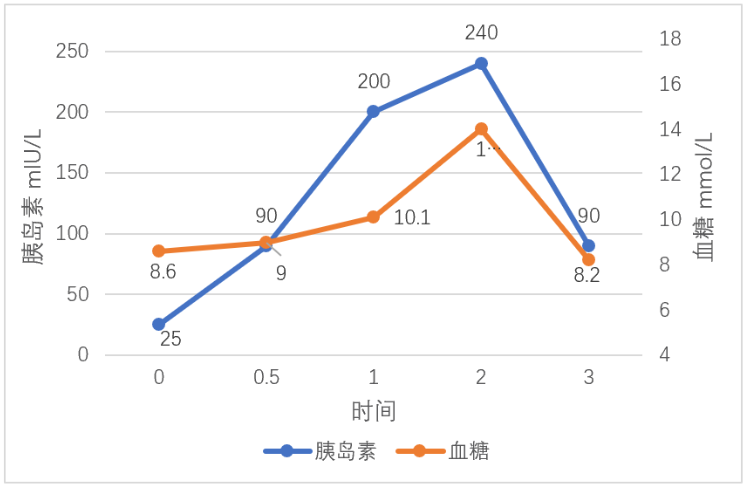
图7 OGTT及胰岛素释放试验-2型糖尿病
图7看出空腹胰岛素水平升高,口服糖水后上升至高峰时间及数值正常,代表仍胰岛素敏感,但2小时血糖大于11.1mmol/L,为2型糖尿病。
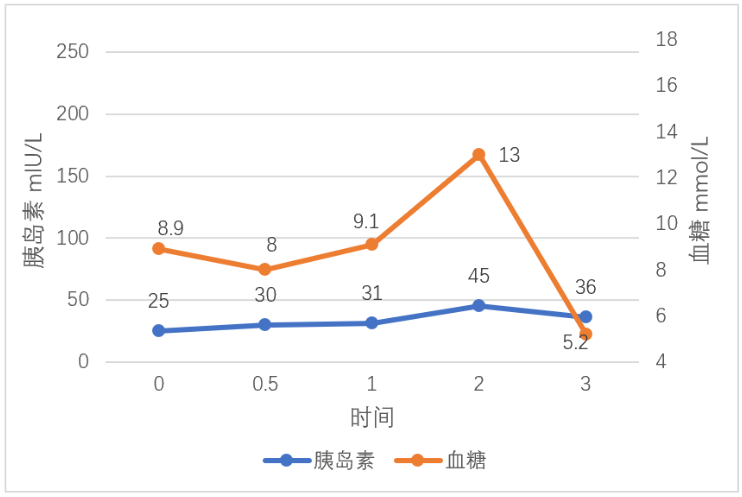
图8 OGTT及胰岛素释放试验-2型糖尿病
图8看出空腹胰岛素水平升高,但血糖仍高于正常,有胰岛素抵抗(IR),为2型糖尿病,胰岛素分泌高峰延后,胰岛细胞受损较严重,应加用胰岛素。
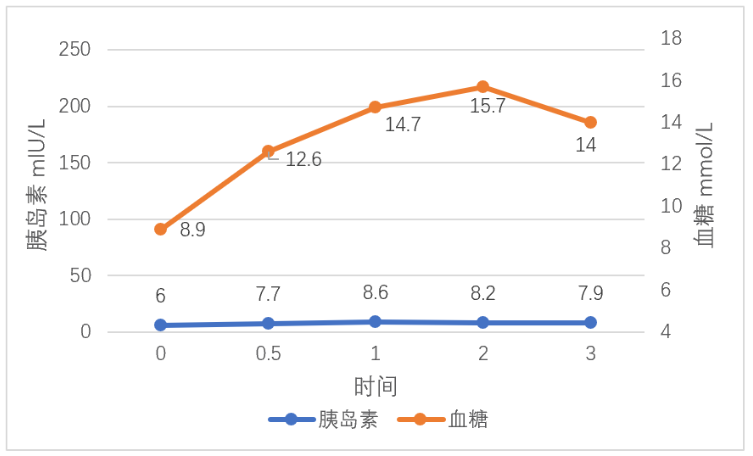
图9 OGTT及胰岛素释放试验-1型糖尿病
图9看出空腹血糖大于7.0mmol/L,胰岛素水平在服用糖水后没有明显升高,没有出现明显的峰值,血糖升高明显且降低缓慢,为典型的1型糖尿病。
1、本试验最大的优势就是可以协助判断患者是否存在胰岛素抵抗的情况。
2、胰岛素抵抗是2型糖尿病的主要病理变化之一,临床中判断胰岛素抵抗的金标准是高糖钳夹试验,但该试验操作复杂、取血次数多、价格贵、耗时长,因此很少或者几乎从不在医院检查中应用。
3、与高糖钳夹试验相比,胰岛素释放试验可弥补或规避其缺陷,帮助医生判断患者是否存在胰岛素抵抗。
4、多囊卵巢综合征(PCOS)是孕龄期女性常见的内分泌疾病,是导致不孕症的重要原因之一。
多囊卵巢综合征(PCOS)困扰着近13%的孕龄期女性,其中胰岛素抵抗是多囊卵巢综合征(PCOS)不孕症的核心病理机制。胰岛素抵抗是导致多囊卵巢综合征(PCOS) 患者体质量增加(BMI)的重要原因,而体质量的增加又会加重 PCOS 患者内分泌及性激素紊乱症状。
门诊中对于怀疑多囊卵巢综合征(PCOS),需要判断是否存在胰岛素抵抗以协助诊断的患者,常给患者同时查空腹血糖和空腹胰岛素,通过计算稳态模型的胰岛素抵抗指数以进行判断。

阅读全文
声明:
① 本文版权归属原创作者所有,转载的目的是为内容分享、知识科普,服务社会公众,并不意味着赞同其观点或证实其内容的真实性,故不对其负任何责任。如有侵权,烦请原创作者联系我们予以公示或删除处理;
② 本平台部分素材引用于网络,但鉴于来源广泛、数量较多,难以逐一核准作者身份,如有侵权,烦请原创作者联系我们予以公示或删除处理;
③ 本平台所提供的资料或信息,仅供访问者参考,不做任何医疗依据、建议及保证,病情的治疗请在正规医疗机构专科医生指导下进行。
 粤公网安备 44030602007410号 粤ICP备2022114462号
粤公网安备 44030602007410号 粤ICP备2022114462号